Dolor lumbar en el niño
¿Cuáles son las causas del dolor lumbar en los niños?
Las causas del dolor en el niño son muchas, y en general se trata de procesos benignos relacionados con trastornos posturales o sobreesfuerzos que ceden con el reposo y cambio de hábitos.
No obstante vamos a exponer alguna de las causas:
- Hernias discales
- Espondilolisis
- Espondilodiscitis
- Tumores
1. Hernias discales
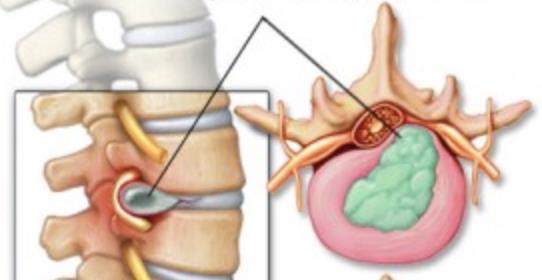
¿Por qué se producen las hernias discales?
Las hernias discales pueden aparecer en todas las edades. No son características de la edad infantil, pero también se pueden ver en algunos casos. Si aparecen en el niño la causa es desconocida; en algunas ocasiones también pueden tener relación con un esfuerzo, un movimiento brusco que origine la rotura del anillo fibroso y la salida del disco con compresión del nervio (Fig 1).
¿Qué sintomatologia producen?
Se va a originar dolor localizado en la zona lumbar con alguna irradiación a las extremidades inferiores y se puede acompañar como en el adulto, de déficit de sensibilidad o de fuerza en alguno de los grupos musculares.
¿Cómo se diagnostican?
A cualquier edad la principal prueba diagnóstica clave es la resonancia magnética, aunque en un primer momento no es la prueba de elección, en un niño con dolor lumbar o dolor irradiado por la pierna, realizaremos antes una radiografía simple o una analítica con el fin de descartar otras patologías.
Si el cuadro persiste en el tiempo o hay mucho dolor, clínica típica de hernia discal o signos de compresión nerviosa la indicación es la de realizar una RMN.
¿Cuál es el tratamiento?
El tratamiento se asemeja al que realizamos en el adulto: salvo que nos encontremos ante un déficit neurológico importante o progresivo lo que se hace en la gran mayoría de los casos es tratamiento conservador, que consiste en reposo inicial (3-5 días) antiinflamatorios, tratamientos analgésicos más fuertes si precisa e incluso la realización de infiltraciones epidurales con corticoesteroides para producir una disminución del dolor.
Si con todo esto el dolor persisten y el niño no se puede mover, tiene restricción para la realización de su actividad diaria o del deporte, como última opción se plantea tratamiento quirúrgico. No se recomienda hasta pasados 2-3 meses del inicio del cuadro a menos que haya conflicto neurológico o el cuadro de dolor sea intratable por otros medios.
2. Espondilolisis
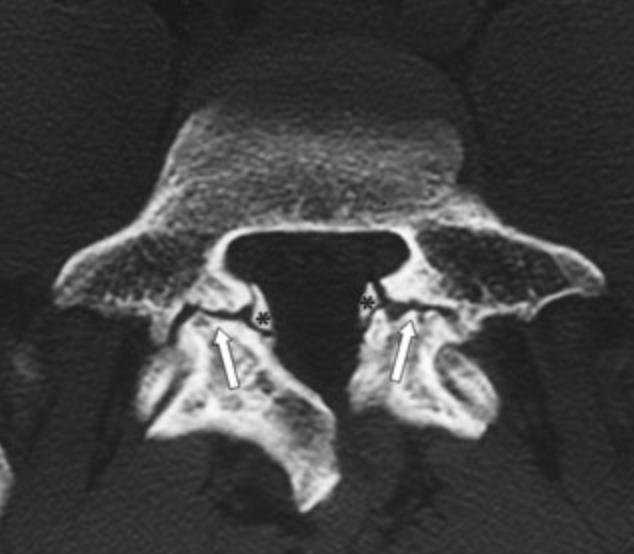
¿Qué es la Espondilolisis?
Se trata de una fractura en el istmo de la vertebra que es la zona que une la parte anterior con la posterior de la vertebra, no son congénitas (no se nace con ellas), si no que aparecen con el desarrollo (Fig 2).
¿Por qué se produce la espondilólisis?
Hay razas con cierta predisposición genética, como pueden ser los esquimales (un 45-55 % la padecen sin repercusión funcional). En nuestro medio sobre todo se producen como lesiones de estrés, con un cizallamiento de la pars interarticularis como consecuencia del movimiento repetitivo en extensión de la columna lumbar.
¿Qué sintomatología tienen?
Los niños aquejan de dolor de características mecánicas, en relación con los movimientos que implican hiperextensión e hiperextensión asociada a rotación. Por eso aparecen sobre todo en niñas que realizan gimnasia rítmica o deportiva y en deportes de contacto.
¿Cómo se diagnostican?
El diagnóstico es habitualmente clínico cuando los niños nos cuentan que tienen dolor en relación con la actividad deportiva y que mejoran en reposo.
La radiografía simple es la primera prueba diagnóstica ya que en proyecciones oblicuas podemos intuir o confirmar mejor este diagnóstico. En ocasiones es necesario realizar una RM o un TAC. Si existen dudas diagnósticas se puede completar el estudio con una gammagrafía ósea que consiste en la inyección de isotopo radiactivo que se deposita en los lugares en los que hay una actividad inflamatoria aumentada y nos marca el lugar de la lesión.
¿Cuál es el tratamiento de la Espondilolisis?
El tratamiento habitual es inicialmente conservador: restricción de la actividad física, sobre todo de todos aquellos movimientos que producen dolor. Como segundo paso si el dolor no mejoría, se coloca una faja o corsé rígido para inmovilizar la columna evitar la movilidad de la zona y conseguir una unión fibrosa o incluso la curación ósea de la lesión.
En una tercera fase estaría la posibilidad de tratamiento quirúrgico, consistente en reparar la fractura, con un sistema de fijación y aporte de injerto. No obstante en la mayoría de los casos no es necesario llegar a este extremo.
3. Espondilodiscitis
¿Qué son las Espondilodiscitis?
Son infecciones que aparecen en la columna del niño. Se producen en el niño como consecucencia de la existencia de una infección en otro lugar del organismo que produce una suelta de gérmenes al torrente sanguíneo y posteriormente se depositan en diferentes lugares del organismo entre ellos en la columna y el disco intervertebral. El disco no recibe vascularización y como consecuencia de ello pueden desarrollarse fácilmente los gérmenes produciendo una destrucción del disco y de las vértebras superior e inferior al disco (Fig 3).
¿Qué sintomatología tienen las Espondilodiscitis?
La sintomatología depende en función de la agresividad del germen. Si la destrucción del disco es lenta, puede pasar desapercibida mucho tiempo o muy rápida por un germen más agresivo como es en la mayoría de los casos de los niños, en los que la sintomatología es más llamativa.
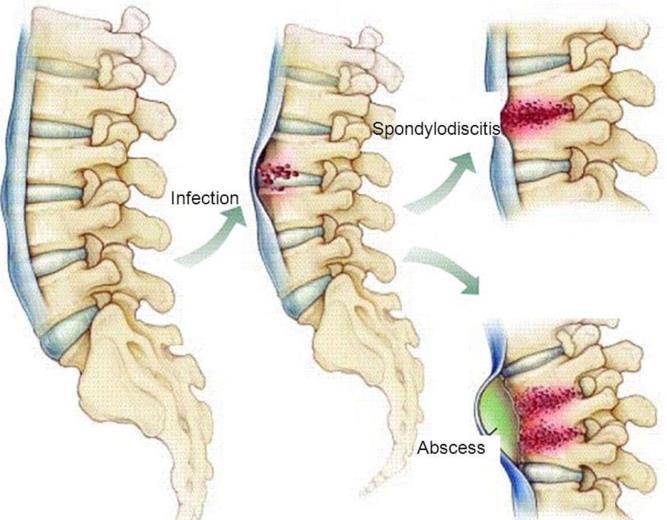
El dolor le impide al niño deambular y se acompaña de otros signos como son el decaimiento, dolor nocturno que impide el descanso y fiebre. En ocasiones el paciente puede estar muy afectado clínicamente por un cuadro séptico.
¿Qué sintomatología tienen las Espondilodiscitis?
La sintomatología depende en función de la agresividad del germen. Si la destrucción del disco es lenta, puede pasar desapercibida mucho tiempo o muy rápida por un germen más agresivo como es en la mayoría de los casos de los niños, en los que la sintomatología es más llamativa.
El dolor le impide al niño deambular y se acompaña de otros signos como son el decaimiento, dolor nocturno que impide el descanso y fiebre. En ocasiones el paciente puede estar muy afectado clínicamente por un cuadro séptico.
¿Cuál es el tratamiento de las Espondilodiscitis?
El tratamiento pasa por obtener una muestra del disco mediante punción por TAC o en quirófano y obtener un cultivo específico para realizar tratamiento antibiótico dirigido.
Muy pocas veces es necesaria la cirugía, pero suelen precisar antibióticos durante largo espacio de tiempo asociado a inmovilización con faja o corsé con el fin de favorecer la curación de la lesión.
En casos excepcionales hay que plantear la cirugía.
4. Tumores
¿Son frecuentes los tumores de columna en los niños?
Los tumores son bastante infrecuentes en la columna, aunque no hay que descartarlos. Mientras que en el adulto el tumor más frecuente en la columna es la metástasis, en los niños son primarios.
¿Qué sintomatología, producen?
Hay que pensar en esta posibilidad cuando el niño tenga un patrón de dolor inflamatorio, es decir, se encuentra bien durante el día, pudiendo realizar sus actividades normales, pero a la noche, en reposo se encuentra peor (característico de tumor y de infección).
¿Cómo se diagnostican?
Lo prioritario para el diagnóstico es la sospecha clínica en este hay unos signos que nos hacen pensar en la consulta en estas entidades, como son además del malestar general, la astenia, la perdida de peso, el decaimiento... a partir de ahí se realizará una analítica completa, radiografía simple, gammagrafía que nos llevará a tener una imagen real de la situación de la lesión y RM y TC.
¿Qué tipos de tumores pueden darse en la columna del niño?
La mayoría de los tumores son benignos y pero también pueden ser malignos en el contexto de procesos hematológicos (leucemias, linfomas). El tratamiento va a depender del tipo de lesión y de su grado de agresividad.
¿Cómo se tratan los tumores de columna del niño?
Si se trata de un tumor benigno, por ejemplo, el osteoma osteoide, una de las opciones es la ablación por radiofrecuencia que consiste en pinchar el tumor con control de TC y lesionar las células por radiofrecuencia. Con esta técnica en muchas ocasiones lleva a la curación de la lesión y desaparición de la sintomatología.
En otras ocasiones más dudosas en cuanto al diagnóstico, es preciso la realización de una biopsia previa, que va a determinar la estirpe tumoral estamos y va a condicionar el tratamiento que puede ser más o menos agresivo que puede incluir la quimioterapia, la radioterapia y la cirugía. En el caso de los tumores de estirpe hematológica, el tratamiento de la enfermedad sistémica, consigue en muchos casos el control de la lesión vertebral.
